במהלך המחלה אנחנו נדרשים מפעם לפעם לבצע בדיקות הדמיה שונות. הוותיקים בינינו עוד זוכרים את התקופה שנשלחנו לבדיקות רנטגן ורק לאחר מכן לבדיקת CT או בדיקות הדמיה אחרות בתהליך האבחון של המחלה.
רבים תוהים למה משמשות הבדיקות השונות, מה ההבדל ביניהן, מתי נכון לעשות כל בדיקה ומה המאפיינים המיוחדים של כל אחד מסוגי הבדיקות.
עם כל השאלות האלה פנינו לד"ר תמיר שרגאי מהמכון ההמטולוגי במרכז הרפואי איכילוב, ולהלן הכתבה ששלח לנו. תודתנו לד"ר שרגאי ולד"ר יעל כהן.
רוב חולי המיאלומה (80-90%) יפתחו מעורבות גרמית (כלומר: פגיעה בעצמות) במהלך מחלתם. אצל 60% מהמטופלים יהיו נגעים ליטיים כבר בשלב האבחנה. מכיוון שהדרך לאבחן פגיעה גרמית היא בבדיקות הדמיה, ההמלצה הינה כי כל חולי המיאלומה יעברו בדיקת הדמיה כלל גופית בעת האבחנה, ולאחר מכן לפי הצורך נערכות בדיקות חוזרות במהלך המחלה.
במקרים הפוכים, בדיקות הדמיה מבוצעות לפני אבחון המיאלומה, בעקבות הופעת כאבים. בבדיקות אלו מתגלים נגעים ליטיים וכך עולה החשד למיאלומה.
במאמר זה נסקור את בדיקות ההדמיה השונות ואת הממצאים השונים שניתן לקבל.
תחילה, נבין מה אנו מחפשים בבדיקות ההדמיה, כלומר את הדרכים השונות בהן מתבטאת הפגיעה של המיאלומה בעצמות.
סוגי הפגיעה הגרמית (פגיעה בעצמות)
הרוב המוחלט של חולי מיאלומה יסבלו מפגיעה בעצמות. הפגיעה מתבטאת לרוב כנגע ליטי – פגיעה ברציפות העצם, למעשה "חור" בעצם. לעיתים אף נגרם שבר פתולוגי. נגעים ליטיים בעצמות מהווים את אחד מהקריטריונים אשר מגדירים מיאלומה כ"פעילה" – מצב בו נדרש טיפול במחלה. הקריטריונים הנ"ל מכונים CRAB, וכוללים מלבד פגיעה גרמית, גם אנמיה, רמת סידן גבוהה או אי ספיקת כליות.
כיצד נגרמת הפגיעה בעצמות במיאלומה?
נגע ליטי נגרם כאשר הצטברות תאי הפלסמה גורמת להרס עצם, לרוב על ידי פגיעה בקליפת העצם. נגע זה לרוב יגרום לכאבים, והוא ניתן לגילוי בבדיקת CT ללא חומר ניגוד. רוב הנגעים הליטיים (לא כולם), ניתנים לזיהוי גם בצילומי רנטגן רגילים.
אם נגע ליטי לא מטופל, הרס העצם יתקדם ועלול לגרום לשבר, גם ללא חבלה, או לאחר חבלה מינימלית. שבר כזה מכונה שבר פתולוגי (כלומר שבר שנגרם בגלל היחלשות העצם, ולא בגלל חבלה חזקה). רובם הגדול של השברים ניתנים לגילוי בצילום רנטגן רגיל.
מצב מוקדם יותר הוא "נגע פוקלי" (מקומי) – כאן מדובר בהצטברות של תאי פלסמה ממאירים במח העצם, שאינה מלווה בהרס עצם או פגיעה בסדירות קליפת העצם, מדובר בנגע ממוקד במח העצם עצמו (focal lesion). נגעים אלו אינם ניתנים לזיהוי בצילום רנטגן או בבדיקת CT רגילה, אלא רק בבדיקת MRI, או ב- PETCT. הימצאות של שני נגעים כאלה או יותר נחשבת "סמן" לכך שבסבירות גבוהה צפויה פגיעה ממשית בעצם ולכן – במצב זה קיימת התוויה לתחילת טיפול נגד המיאלומה, גם בהיעדר הקריטריונים האחרים שציינו למעלה (CRAB).
לעיתים צבר תאי הפלסמה יוצר גוש גדול, אשר נראה כמו גידול פלסמציטומה. הפלסמציטומה יכולה להיווצר בתוך העצם, או ללא קשר לעצם (פלסמציטומה אקסטראמדולרית). כיום נהוג לעקוב אחרי פלסמציטומות בבדיקות PETCT, כפי שיוסבר בהמשך.
סוגי ההדמיה:
- צילומי רנטגן: בעבר הלא רחוק, מטופלי מיאלומה עברו "סקירת שלד", כלומר צילומי רנטגן של כל עצמות הגוף, כבדיקה לגילוי נגעים ליטיים. לפני מספר שנים התפרסמו מחקרים שהראו כי סקירת שלד בעזרת צילומי רנטגן לא מזהה כ- 20-30% מהנגעים הליטיים בהשוואה ל- CT, ולכן כיום לא מקובל להסתפק בצילומי רנטגן.
- CT שלד: זוהי הבדיקה הסטנדרטית כיום לגילוי ואבחנה של נגעים ליטיים. זוהי סקירה של כל הגוף בקרינה נמוכה, ללא חומר ניגוד. רוב המטופלים עם חשד למיאלומה נשלחים לביצוע בדיקה זו (אלא אם הוחלט על ביצוע PETCT).
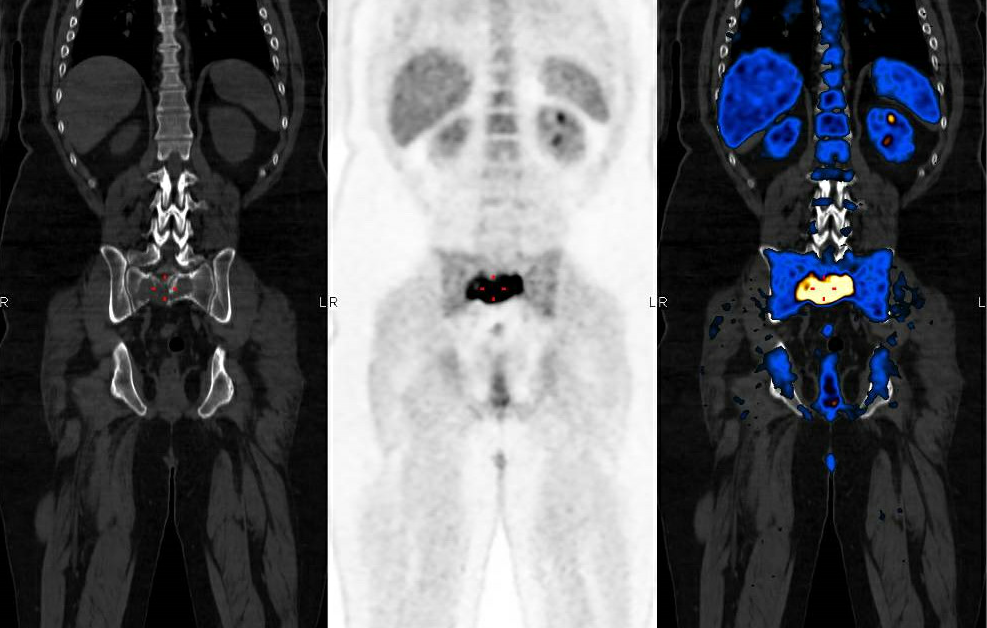
- PETCT: בדיקה מתקדמת יותר מ- CT. בבדיקה זו מוזרק לווריד חומר אשר מכיל סוכר המסומן בעזרת חומר רדיואקטיבי שנקרא FDG. חשוב לציין שחומר זה אינו מסרטן ואינו מזיק בשום צורה. בנוסף, החומר אינו מכיל יוד ואינו מסוכן לכליות. ככל שרקמת התאים פעילה יותר מבחינה מטבולית (כלומר – חילוף החומרים מהר יותר), הם צורכים יותר סוכר, ולכן גם מקבלים יותר מהחומר הרדיואקטיבי, אשר נקלט במצלמת ה- PETCT. לתאי המיאלומה, בהיותם תאים סרטניים, פעילות מטבולית גבוהה. כך, בניגוד ל- CT אשר מראה רק תמונה של העצמות, ה- PETCT מראה את רמת הפעילות המטבולית, כלומר כמה סוכר צורכת כל רקמה. במקומות בהם יש גידול פעיל, כמו מיאלומה, יש צריכה מוגברת של סוכר ולכן ניתן לזהות אותם. בבדיקת PETCT ניתן לזהות גם נגעים פוקליים. בנוסף, PETCT היא בדיקה רגישה יותר לגילוי מיאלומה שחרגה מגבולות העצמות, כלומר, מחלה אקסטראמדולרית. PETCT היא הבדיקה המועדפת במטופלים עם פלסמציטומות (בתוך ומחוץ לעצם). כיום משמשת הבדיקה גם להערכת תגובה לטיפול, כפי שיוסבר בהמשך. חשוב לציין כי בדרך כלל הנגעים של המיאלומה קולטים את החומר הרדיואקטיבי, אולם במיעוט מהמטופלים (כ- 15%) ישנה מחלה שלא תראה קליטה מוגברת ב- PETCT, למרות שהנגעים פעילים.
- MRI: בדיקת MRI מראה תמונה מדויקת ומפורטת יותר של רקמות רכות, ושל מח העצם עצמו.
בדיקת MRI במטופלי מיאלומה נעשית לרוב לעמוד השדרה, מפני שהרגישות שלה לגילוי ממצאים הקשורים במיאלומה בעמוד השדרה אשר לוחצים על עמוד השדרה גבוהה יותר משאר הבדיקות.
בנוסף, בדיקת MRI רגישה יותר לגילוי נגעים פוקליים (שעדיין לא גורמים להרס עצם).
אף על פי שניתן לבצע בדיקת MRI של כל הגוף, מדובר בבדיקה שאורכת זמן רב (מספר שעות), מאוד לא נוחה למטופל ויקרה מאוד (ואינה נמצאת בסל הבריאות למטופלי מיאלומה, למעט מקרים חריגים) ולכן לרוב נסתפק ב- MRI של עמוד השדרה, ולפעמים גם של האגן במקרים שיש חשד קליני משמעותי.
האם יש נזק בבדיקות הדמיה?
קרינה – רוב ההדמיות משתמשות ברמת קרינה נמוכה ואינן מהוות סכנה. לדוגמה, CT כלל גופי בקרינה נמוכה בפרוטוקול מיאלומה משתמש בקרינה הגבוהה רק פי 1.5 מסקירת שלד בעזרת צילומי רנטגן. חשוב לזכור כי נזקי קרינה לרוב באים לידי ביטוי לאחר עשרות שנים (וגם אז, רק באחוזים בודדים מהמטופלים), ולכן במטופלים מעל גיל 50 אנו לא חוששים מהאפקט המצטבר של בדיקות הדמיה. במטופלים צעירים יותר ננסה להימנע מבדיקות הדמיה מיותרות, אולם חשוב לציין כי במאזן השיקולים בין הצורך לאבחן ולעקוב אחר מחלת מיאלומה פעילה לבין הסיכון התיאורטי לנזק עוד עשרות שנים, לא נוותר על בדיקות הדמיה שחשובות לצורך קבלת החלטות חשובות המכוונות את הטיפול במיאלומה.
חומר ניגוד – חומר ניגוד על בסיס יוד עלול לגרום פגיעה בתפקוד הכליות (לרוב זמנית, אשר חולפת מעצמה כעבור מספר ימים). מטופלי מיאלומה נמצאים בסיכון גבוה יותר לתופעה זו מאשר כלל האוכלוסייה, ולכן, ככלל, ננסה להימנע מהזרקת חומר ניגוד על בסיס יוד במטופלי מיאלומה. באופן שגרתי אין צורך בהזרקת חומר ניגוד על בסיס יוד באף אחת מהבדיקות שצוינו למעלה. חשוב לציין כי לרוב, בחולים שאינם חולי מיאלומה, בדיקת CT או PETCT נעשות עם חומר ניגוד לווריד. על כן חשוב לוודא עם ההמטולוג המטפל, רופא המשפחה והטכנאי שמבצע את הבדיקה שלא מוזרק חומר כזה שלא לצורך. בבדיקת PETCT ו- MRI מוזרקים לעתים חומרים אחרים לווריד, שאינם רעילים לכליות של חולי המיאלומה.
עוד חשוב לציין כי אם יש צורך רפואי, בהחלט ניתן לבצע בדיקה עם חומר ניגוד על בסיס יוד במטופלי מיאלומה, אבל יש צורך בהכנה מתאימה, בתיאום עם הרופא ההמטולוג.
הערכת תגובה לטיפול (על פי PETCT / MRI)
מספר מחקרים בשנים האחרונות הראו כי במטופלים שמחלתם קולטת את האיזוטופ של ה- PETCT (המונח המקצועי הוא PET avid disease), הערכת תגובה לטיפול על פי בדיקת PETCT חוזרת יכולה, במקרים רבים, להשלים את הערכת "עומק התגובה" לטיפול, ולתת מידע משלים לבדיקת המחלה השארייתית – MRD – במח העצם. אמנם בדיקת ה- MRD נחשבת כיום לבדיקה הרגישה ביותר לנוכחות של תאי מיאלומה, אולם יש לזכור כי בדיקת מח העצם בודקת את מח העצם במיקום ספציפי, ואילו ה- PETCT הינו כלל גופי. כלומר, תגובה עמוקה לטיפול – הנקראת מחלה שארייתית שלילית כוללת העדר מחלה שארייתית בבדיקת מח עצם וגם בבדיקת PETCT. מסיבה זו, הקריטריונים המעודכנים להערכת תגובה לטיפול שפורסמו ב- 2016 על ידי הקבוצה הבינלאומית למיאלומה (IMWG) כוללים גם הערכה של PETCT .
יש לציין כי המלצה זו מיושמת בעיקר במחקרים, ולא נכנסה לשימוש רוטיני בכל המרכזים.
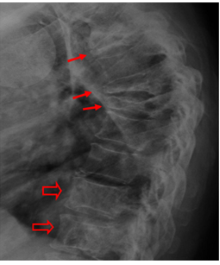
החיצים הגדולים מצביעים על נגעים ליטיים. החיצים הקטנים מראים חוליות שעברו תמט.
איזו בדיקות הדמיה עלי לעבור?
מטופלים עם מיאלומה צריכים לעבור בדיקת הדמייה כלל גופית. לרוב מדובר בשלב הראשון ב- CT כלל גופי ללא חומר ניגוד.
במקרים מסוימים, כגון חשד לפלסמציטומות או מחלה שאינה מפרישה שרשראות כבדות וקלות, יש צורך ב- PETCT. במידת האפשר – ניתן לבצע PETCT במקום CT – וכך מקבלים מידע מפורט יותר שלעיתים עשוי לסייע למעקב אחר התגובה לטיפול ולתת תמונה רחבה יותר על ביטוי המחלה. אם עברתם מסיבה מסוימת PETCT כמובן שאין צורך גם ב- CT הרגיל.
מטופלי מיאלומה זוחלת, בייחוד אלו בסיכון גבוה להתקדמות למיאלומה פעילה, שבדיקת ה- CT שלהם תקינה, צריכים על פי ההנחיות לעבור גם MRI של עמוד השדרה ואגן או לחליפין PETCT על מנת לזהות האם קיימים נגעים פוקליים, שכאמור הימצאות של 2 מהם או יותר מצביעה על מיאלומה פעילה, מצב בו לפי ההנחיות יש מקום לתחילת טיפול.
לסיכום
בדיקות הדמיה הינן חלק בלתי נפרד מהאבחנה והטיפול במיאלומה, ונותנות מידע רב על היקף המחלה, האבחון והתגובה לטיפול. בדיקות מתקדמות כדוגמת PETCT ו- MRI ייכנסו לשימוש נרחב יותר בשנים הקרובות ומחקרים רבים מנסים למצוא את הדרך הטובה יותר להשתמש בבדיקות אלה בחולי מיאלומה.
תודה רבה לד"ר יעל כהן, ראש שירות מיאלומה, המכון ההמטואונקולוגי, בי"ח איכילוב, על הערותיה החשובות למאמר.
ביבליוגרפיה:
- Zamagni E, Tacchetti P, Cavo M. Imaging in multiple myeloma: How? When? Blood. 2019;133(7):644-651. doi:10.1182/BLOOD-2018-08-825356
- Baffour FI, Glazebrook KN, Kumar SK, Broski SM. Role of imaging in multiple myeloma. Am J Hematol. 2020;95(8):966-977. doi:10.1002/AJH.25846
- Hillengass J, Usmani S, Rajkumar SV, et al. International myeloma working group consensus recommendations on imaging in monoclonal plasma cell disorders. Lancet Oncol. 2019;20(6):e302-e312. doi:10.1016/S1470-2045(19)30309-2

ד"ר תמיר שרגאי הינו רופא בכיר בשירות המיאלומה במכון ההמטואונקולוגי במרכז הרפואי סוראסקי (איכילוב).
ד"ר שרגאי סיים את לימודיו בבית הספר לרפואה של האוניברסיטה העברית בשנת 2011. התמחה בפנימית במרכז רפואי רבין ובהמטולוגיה במרכז הרפואי איכילוב.
הבהרה: אין להתייחס למידע המובא כאן כהמלצה או ייעוץ ובוודאי שלא כתחליף להתייעצות עם הרופא המטפל, אלא כמידע כללי למתעניינים.



